Le nombre de lits d’hôpitaux par habitant au Canada a subi une importante diminution depuis les années 1970. Mais cela suffit-il à expliquer le délestage actuel, dans un système de santé mis à mal par la crise de la COVID-19? Cet argument refait régulièrement surface pour démontrer les effets néfastes sur le réseau de la santé de décennies de politiques néolibérales. Mais selon Julien Prud’homme, professeur d’histoire à l’Université du Québec à Trois-Rivières (UQTR) et spécialiste de l’expertise et de l’utilisation des sciences dans le domaine de la santé, on se trompe de cible. Il s’est assis avec Pivot pour en discuter.
Un graphique produit par l’Organisation mondiale de la santé (OMS) montre la chute importante du nombre de lits d’hôpitaux par habitant au Canada depuis les années 1970. Mais le nombre de lits d’hôpitaux est-il une bonne mesure pour évaluer l’évolution du système de santé?
Julien Prud’homme: Si on veut comprendre l’évolution du réseau de la santé sur le long terme, le « lit d’hôpital » est une mesure trompeuse. La notion englobe toutes sortes de services hospitaliers très différents les uns des autres. C’est un gros panier qui mélange des pommes, des oranges et des ananas.
Dans notre tête de 2022, un lit d’hôpital désigne un lit consacré à des soins relativement intenses, soit en matière de soins ou de surveillance : des lits d’urgence, des lits de soins intensifs, postopératoires, en oncologie. Le graphique de l’OMS montre une chute drastique du nombre de lits par habitant depuis 1975. Mais si on pense qu’il s’agit d’une diminution du nombre de lits au sens où on l’entend aujourd’hui, donc des lits qui représentent des soins relativement intensifs, on a tort.
Cette baisse, c’est le fait de différentes évolutions médicales, ou dans la pratique de soins. Elle s’explique principalement par la disparition ou la diminution de ce qui était alors le modèle des années 60 et 70: des hôpitaux garnis de lits dont l’intensité de soins était bien moindre. Je pense à des lits de convalescence prolongée ou des lits que l’on associerait aujourd’hui à de la sur-hospitalisation. On hospitalisait beaucoup les personnes avec des troubles de santé mentale par exemple. C’est ça la chute des années 70-80, et même des années 90. C’est fondamentalement ça.
Je pense que la gauche ferait erreur en cultivant une espèce de nostalgie de ce modèle. Ce n’est pas vrai que les politiques néolibérales ont coupé par trois le nombre de lits de soins aigus. Au contraire, le modèle néolibéral est très à l’aise avec un modèle basé sur la performance technologique dans des hôpitaux. C’est presque la seule chose qu’il ne coupe pas lorsqu’il y a des coupures.
Autre élément: La proportion d’hospitalisation d’un jour est passée d’à peu près 47 % à 80 % dans les années 90. À ma connaissance, ce n’est pas une mesure que l’on regrette aujourd’hui. Oui, on peut dire qu’à certains endroits on est allé un peu fort, mais fondamentalement on ne le regrette pas. On ne s’ennuie pas du temps ou l’ablation des amygdales te gardait trois jours à l’hôpital.
Et enfin, il faut aussi regarder l’évolution du nombre d’hospitalisations par habitant: depuis la fin des années 90, le taux d’hospitalisation au Canada par 10 000 habitants est passé de 11 à 8 en 2019. Je ne peux pas me prononcer sur le bien-fondé de cette diminution, mais ce qu’on voit au moins, c’est que c’est une diminution moins importante que celle du nombre de lits. Évidemment, la nature de cette baisse reste à préciser. Quelle est la part de cette baisse qui est souhaitable? Je ne dis pas que c’est seulement du progrès. Il y a peut-être une portion de cette diminution qui a été trop cavalière. Il y a peut-être des retours trop hâtifs. Mais c’est cette discussion-là qu’il faut avoir.
Si on veut utiliser des chiffres, il est plus pertinent de regarder l’évolution du taux d’hospitalisation ou de la durée d’hospitalisation que l’évolution du nombre de lits.
C’est important de critiquer les politiques néolibérales des 30 dernières années. Ma préoccupation ce n’est pas de dire qu’on a adopté un bon modèle, au contraire. Ma préoccupation c’est de viser la bonne cible.
Si au lieu de parler de lits d’hôpitaux en général, on parle de lit de soins intensifs, est-ce que la situation est identique?
J. P : Ça, c’est facile à vérifier. L’OCDE a compilé des données et fait des tableaux dynamiques. Autant, dans le tableau de l’OMS on semble voir que le Canada se distingue par une chute très drastique par rapport à d’autres pays, autant lorsqu’on observe les chiffres de l’OCDE on constate que le Canada est l’un des pays avec le plus de lits de soins intensifs par habitant.
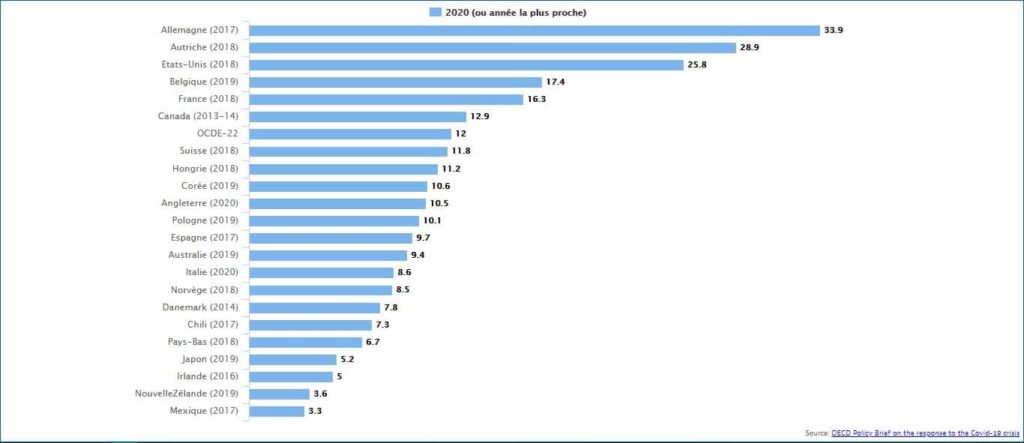
Cela veut dire que la courbe canadienne de lits « brut », traduit le choix politique d’émincer dans les lits à faible intensité de soins et de conserver les lits à forte intensité de soins.
On entend souvent que les politiques néolibérales ont laissé le Canada mal équipé en termes de soins intensifs ou de soins aigus et que cela explique pourquoi l’on résiste mal à la demande accrue. Mais à mon avis, la réalité n’est pas là. Si demain matin, on ajoutait 20 % de ressources aux soins intensifs, je serais aussi content que tout le monde. Cela dit, il n’est pas vrai que les provinces canadiennes ont adopté une politique de démembrement des soins intensifs ou des soins aigus dans les hôpitaux. Notre capacité relative est plus élevée que dans bien des pays.
En plus, il n’y a pas de corrélation entre notre capacité de soins intensifs et notre capacité d’affronter la COVID. Si on regarde les pays qui s’en sortent le mieux, c’est à peu près tous des pays dont la capacité de soins intensifs est inférieure à celle du Canada.
Non seulement le nombre de lits n’est pas une bonne mesure de notre capacité de soins intensifs, mais en plus le nombre de lits de soins intensifs n’est pas une bonne mesure de notre capacité de réagir à la COVID.
C’est sûr que quitte à être dans la schnoutte parce qu’on a mal géré notre affaire, j’aimerais bien qu’on ait plus de lits de soins intensifs. Cela dit, ce n’est pas la voie pour juguler la pandémie. Je serais d’ailleurs curieux de savoir ce que cela serait « assez » de ressources de soins intensifs pour faire face à une épidémie mal gérée.
C’est une crise de santé publique. Ce n’est pas une crise hospitalière. C’est sûr que si on merde en matière de santé publique, on va être dans la merde à l’hôpital.
D’après vous, quel problème y a-t-il à axer le discours sur la capacité hospitalière?
J. P : Je trouverais cela vraiment bizarre que la position de gauche, et la critique du néolibéralisme prenne la forme d’une régression vers le culte de l’hôpital technologique, car cela m’apparaît inapproprié face à la crise. La force de la gauche a toujours été d’être en mesure de comprendre l’origine sociale des problèmes de santé, et des demandes de soins, et la possibilité d’agir en amont.
On devrait être capable de traduire en action toutes les données que l’on a sur la répartition inégale de l’épidémie. C’est assez concret ça! On dit souvent que nous ne sommes pas tous égaux devant la pandémie. Les hospitalisations et les décès sont répartis inégalement selon les catégories sociales. Si c’est inégalement réparti, c’est parce qu’il y a des causes sociales sur lesquelles on peut agir. On n’est pas très bon pour traduire ce constat en capacité d’action. C’est là-dessus qu’on devrait se mobiliser.
Si on commence à consacrer de l’énergie, du débat public, et surtout, des ressources financières et professionnelles à mettre plus de machines de réanimation et de soins aigus dans les hôpitaux, au lieu d’agir sur les déterminants sociaux de la pandémie, on n’est pas plus avancé.
Les politiques néolibérales ont-elles affecté notre capacité à faire face à cette crise?
J. P : Le néolibéralisme a deux visages. Il y a le visage facilement reconnaissable de la réduction des budgets publics. Mais ça, c’est son visage le moins persistant dans le temps. Oui, il y a eu des coupures sauvages, mais après il y a eu du « réinvestissement ».
Le visage le plus persistant du néolibéralisme ce n’est pas tant sa propension à couper les dépenses publiques. Ce n’est pas tant une question de taille des budgets, que de maîtrise d’œuvre des projets. Le propre des politiques néolibérales, que ce soit en période de coupure ou en période dite de « réinvestissement », a toujours été la privatisation ou la quasi privatisation de l’offre de service.
Le néolibéralisme refaçonne le réseau de la santé à l’image d’un marché privé que l’on peut diriger de loin.
Qu’est-ce qui a mis à mal la capacité du réseau de la santé de faire face à la pandémie? Ce n’est pas le manque d’infrastructure ou d’équipement autant que la gestion complètement déshumanisante du personnel. L’effet de décennies de précarisation du personnel, surtout du personnel féminin, qu’il s’agisse de préposées ou d’infirmières, et de retrait de toute permanence et de toute prévisibilité.
C’est ce qui est perçu du côté de l’employeur comme des gains de souplesse, mais qui dans la réalité du système est une forme de précarisation toujours accrue et d’ouverture à la sous-traitance. Tout est traité comme un marché de sous-traitance, qui vise à rendre le personnel le plus interchangeable possible et le moins ancré dans un milieu de soins possible.
Le système des agences a fait beaucoup plus mal au réseau que n’importe quel manque de respirateurs.
Si on veut critiquer les politiques néolibérales en santé, je pense que c’est cette déstructuration du personnel et de l’offre de service qu’il faut viser, bien plus que le nombre de lits.
Est-ce que la réforme du Dr Barrette (Loi 10 et Loi 20) et la centralisation du système de santé peuvent être considérées comme faisant partie des mesures néolibérales?
J. P : Je pense que oui. Ce qui était le propre de l’État-providence, c’est que l’État assurait directement la maîtrise d’œuvre. Il construisait un pont. Il construisait un bloc opératoire et il opérait lui-même. Le propre du néolibéralisme c’est de passer de cette logique de l’État maître d’œuvre à une logique d’État sous-traitant.
Pour faire le lien avec la Loi 10, cette logique d’État sous-traitant l’amène parfois, et même souvent, à privatiser ses services: « Je vais envoyer mes chirurgies d’un jour au DIX30 », par exemple. On se met à considérer un hôpital ou un CIUSSS, comme un dispensateur de services, peu importe comment sont dispensés les services.
Depuis cette réforme, les gestionnaires de CIUSSS voient de moins en moins la différence entre l’achat d’un service au privé et ce qui ressemble à l’achat d’un service au public. Sur le plan managérial, ce n’est pas très distinct. Je pense que c’est le réel objet de ces lois-là.
Ce qui nous a crevé les yeux durant la pandémie, c’est l’effet totalement délétère du recours aux agences. Ce n’est pas seulement une question budgétaire. Ils sont prêts à payer beaucoup plus cher une main-d’œuvre si elle leur semble plus malléable et interchangeable. C’est ahurissant d’un point de vue de gestion des dépenses publiques.
La pandémie permet de voir en version accélérée ce que les gens qui connaissent la santé publique perçoivent depuis 30 ans.
On mise beaucoup sur l’investissement sans fin de ressources dans le curatif, de préférence le plus technologique possible, au détriment de tout ce qu’on peut faire en amont pour réduire la demande de soins, c’est-à-dire améliorer la santé des gens. Mais parce que la ligne de front est aux soins intensifs, on a tendance à focuser là-dessus.
Le système de santé, qui occupe la moitié du budget de l’État, est-il correctement financé?
J. P : On est contre les mesures néolibérales, mais il faut les voir pour ce qu’elles sont. Le néolibéralisme est tout à fait à l’aise avec l’augmentation des budgets. Tant que c’est fait de la façon qui lui convient. Si on veut regarder la réalité en face, on est forcé de voir que « pitcher » de l’argent dans la santé a fait partie intégrante des politiques néolibérales des vingt dernières années.
C’est ça la lucidité dont nous avons besoin. Il ne suffit pas de réclamer plus de ressources, car c’est tout à fait compatible avec les politiques néolibérales. Ce qu’il faut réclamer ce sont de meilleures politiques, qui font un meilleur usage des ressources que l’on a.


